月間アクセスランキング
- 災害関連死を防ぐ~避難所生活を乗り越え日常を取り戻すために~
- 自力ではおさえられない病的な状態 ギャンブル依存症
- 都道府県別平均寿命を公表男性は滋賀県が初の1位に、女性は長野県が1位をキープ
- 肝機能が悪いのはお酒だけが原因じゃなかった!?
- RSウイルス、ロタ、溶連菌…冬に流行する子どもの感染症
カテゴリ
おすすめの関連記事
研友企画出版の
健康・医療コンテンツ制作サービス
死亡者数が増えているすい臓がん
治療の手だては?
2018年1月に野球解説者の星野仙一さんがすい臓がんで亡くなったのは記憶に新しいところです。急性すい炎からすい臓がんが発覚し、命を失うまでわずか1年半というニュースは多くの人にショックを与えました。すい臓がんは年々増加を続けており、年間の死亡者数は3万人を突破しています。いまやがんの死亡者数では男性で5位、女性で3位となっています(厚労省・人口動態統計)。すい臓がんははっきりした症状が出にくく、進行が早いため、発見されたときにはすでに手遅れというケースが多い難治がんなのです。

見つかったときはすでに手遅れ!?
すい臓がんの初期にははっきりとした自覚症状がほとんどなく、それが発見の遅れにつながっています。胃のあたりや背中が何となく重苦しい、腹痛がするなどの漠然とした症状で病院を受診したときにすい臓がんが発見されることがあります。しかし、すい臓がんと診断されたときはすでに周囲の臓器にがんが広がっていることが多く、手術できるのは全体の3割程度にすぎないといいます。
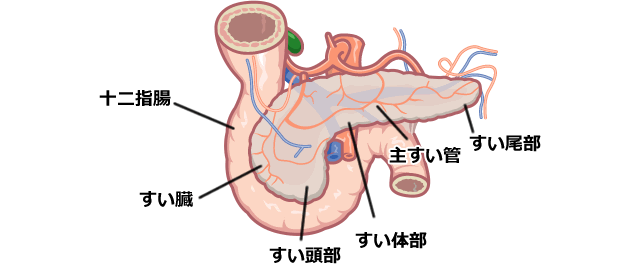
そもそもすい臓は胃の後ろに隠れており、腹部超音波検査でも見えづらい位置にあります。バナナの葉のように横に細長い臓器で、その中をすい液の通り道であるすい管(主すい管)が通っており、十二指腸とつながっています。すい臓がんの9割がすい管にできる「浸潤性すい管がん」です。
すい臓がんは転移が早いのも特徴です。近くの血管やリンパ管にがん細胞が入り込み、血液やリンパの流れによってすい臓から離れた臓器に運ばれ、そこに定着して新たながん細胞のかたまりをつくって増えていくのを遠隔転移といいます。すい臓がんの場合、特に多いのが肝臓への遠隔転移となっています。
すい臓の位置
より精度を高めたすい臓がんの検査
すい臓がんの危険因子として主に次のことがあげられます。
- 喫煙をしている(タバコを吸う人は吸わない人の2倍のリスク)
- 糖尿病を患っている
- 慢性すい炎である(長びく腹痛や背部痛に注意)
- 肥満である(脂肪分の多い食事はリスクが高い)
- 家族にすい臓がんの人がいる
- アルコールをたくさんとる
これらに多くあてはまる人は要注意です。
すい臓がんを見つけるために、まず血液検査(血糖値、ヘモグロビンA1c、アミラーゼ、腫瘍マーカーなど)が行われるほか、腹部の超音波検査(エコー検査)ですい臓がんが疑われる所見がないかを確認します。
以上の検査で気になる点があれば、造影CT検査やMRCP(MR胆管すい管撮影。MRIの一種)検査を行います。より精度を高めるために「EUS(超音波内視鏡)」による検査が行われることもあります。これは、先端に超音波装置を組み込んだ内視鏡を胃まで送り込み、胃壁越しにすい臓のエコー検査を行います。
これだけでは判断が難しい場合、ERCP(内視鏡的逆行性胆管すい管造影)が追加されることもあります。がんが疑われるときは、細胞を採取して細胞診を行うものです。
複数の治療法の組み合わせにより
根治をめざす
すい臓がんの治療は、原則は手術を行ってがんを切除することになります。再発を防ぐために術後に抗がん剤治療が行われるほか、抗がん剤を先に使って可能な限りがんを小さくしてから切除する「コンバージョン手術」が行われるようになってきました。抗がん剤と放射線治療を併用してがんを小さくしてから手術をするケースも増えてきており、以前であればあきらめていたような症例でも手術ができるようになってきました。
また、一部医療機関にMRIと一体になった最新の放射線治療装置(メリディアン)が導入されました。もともとすい臓は“動く臓器”のため、放射線で治療できないケースも少なくなかったのですが、この治療装置ではMRIでがん周辺の組織を確認しながら、正確に放射線を照射することができます(自費治療)。将来的には手術をせず、抗がん剤と放射線治療の併用でがんを根治することを目指しています。
関連記事
月間アクセスランキング
- 災害関連死を防ぐ~避難所生活を乗り越え日常を取り戻すために~
- 自力ではおさえられない病的な状態 ギャンブル依存症
- 都道府県別平均寿命を公表男性は滋賀県が初の1位に、女性は長野県が1位をキープ
- 肝機能が悪いのはお酒だけが原因じゃなかった!?
- RSウイルス、ロタ、溶連菌…冬に流行する子どもの感染症




